🌿 Verrugas Genitales (Condilomas por VPH)
Las verrugas genitales, también llamadas condilomas acuminados, son lesiones causadas por ciertos tipos del Virus del Papiloma Humano (VPH). Corresponden a una de las infecciones de transmisión sexual (ITS) más frecuentes.
Pueden afectar tanto a mujeres como a hombres, y suelen localizarse en genitales externos, región perianal o mucosas.
En Clínica Merced (Providencia, Santiago) realizamos diagnóstico, tratamiento y seguimiento integral, con atención discreta y procedimientos ambulatorios en pabellón certificado.
🔎 ¿Cómo se contagian?
El VPH se transmite principalmente por contacto sexual directo piel con piel, incluso sin penetración.
Es importante saber que:
- Muchas personas pueden portar el virus sin saberlo.
- Puede permanecer latente por meses o años.
- No siempre se puede determinar cuándo ocurrió el contagio.
Los tipos de VPH que causan verrugas suelen ser de bajo riesgo oncológico, pero es fundamental la evaluación médica.
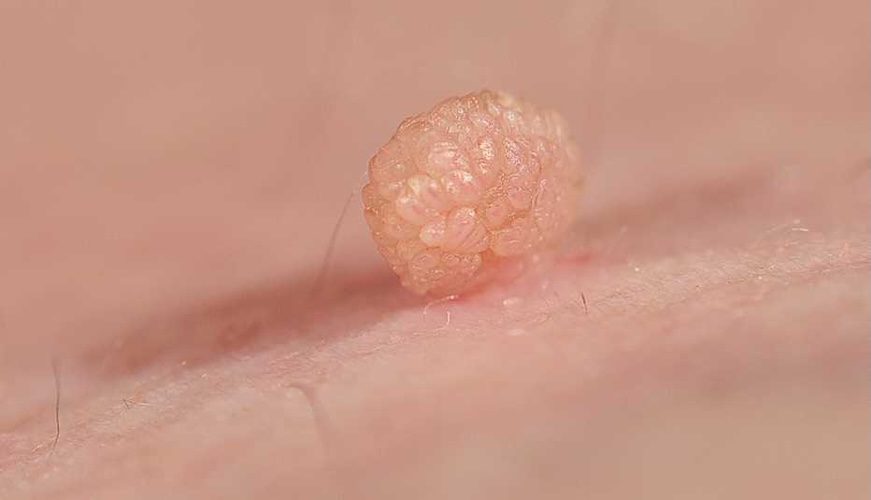
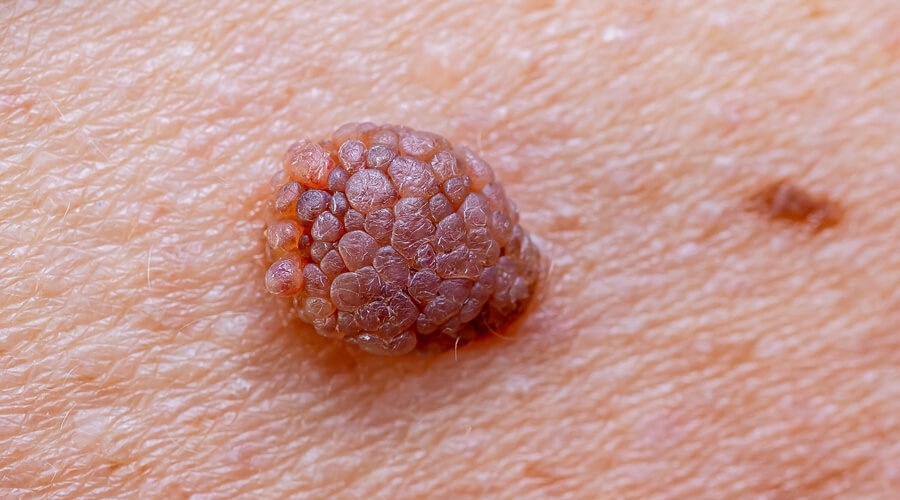
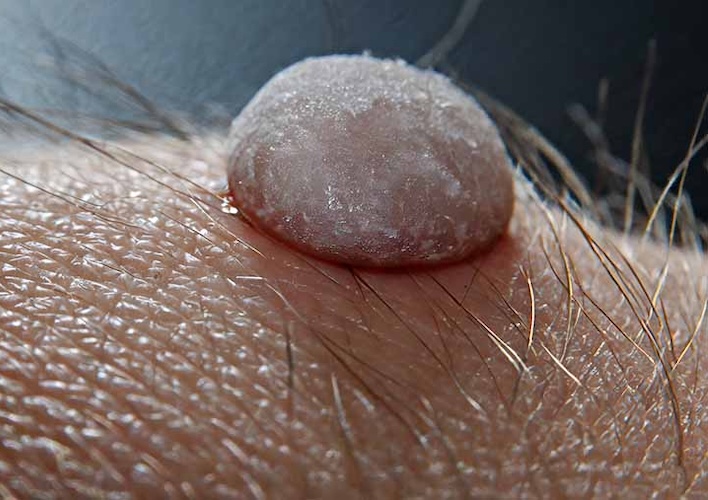
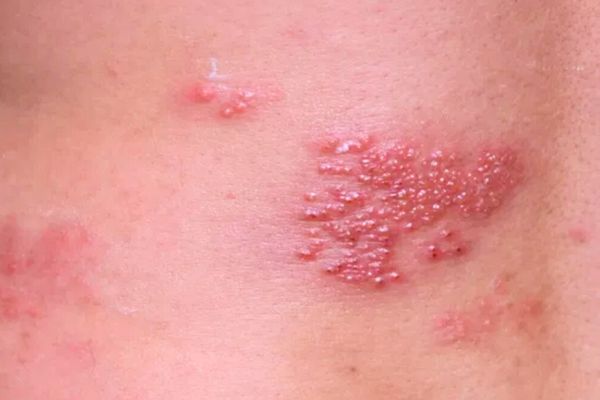
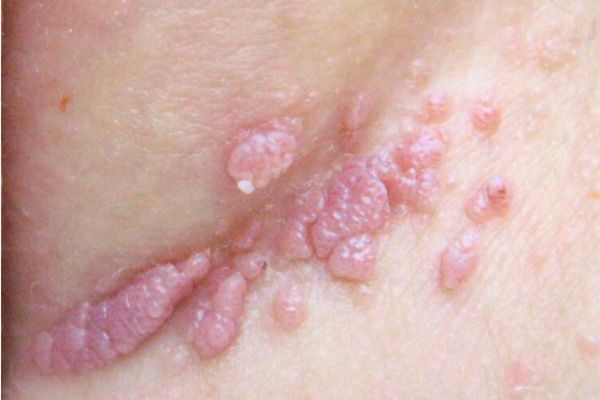
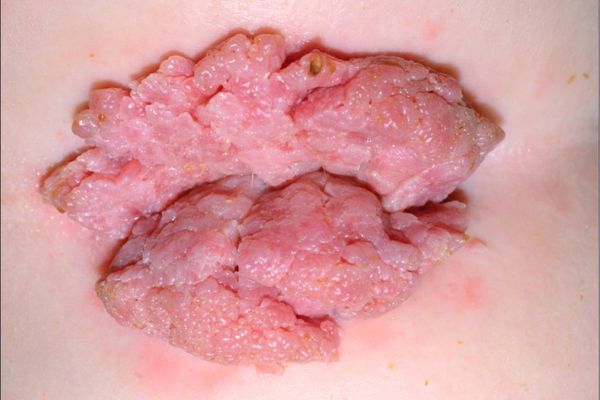
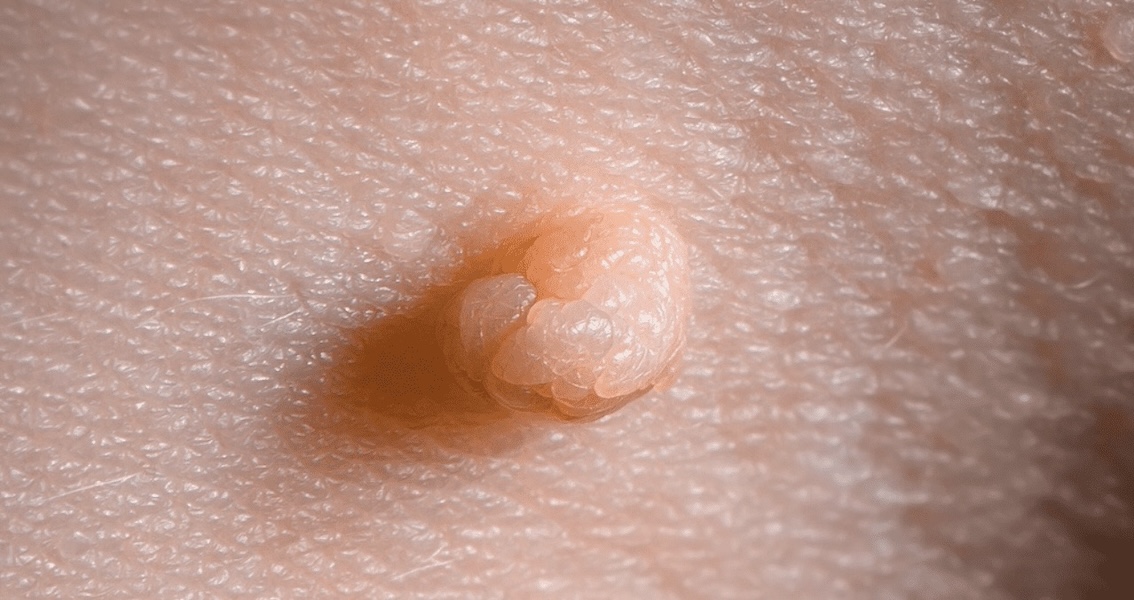
⚠️ ¿Cómo se ven las verrugas genitales?
- Lesiones pequeñas, del color de la piel o rosadas.
- Superficie rugosa o tipo “coliflor”.
- Pueden aparecer aisladas o múltiples.
- A veces producen picazón, ardor o sangrado leve.
- En algunos casos son asintomáticas.
Cualquier lesión nueva en genitales debe ser evaluada.
🩺 ¿Cómo se diagnostican?
El diagnóstico suele ser clínico, mediante examen físico.
En algunos casos se puede indicar:
- Colposcopía.
- Uretroscopia.
- Biopsia si existe duda diagnóstica.
- Estudio complementario de VPH según el contexto.
En Clínica Merced contamos con unidad de ginecología, urología y coloproctología para abordar lesiones genitales y anales de forma integral.
💉 Tratamiento de verrugas genitales
El tratamiento depende del tamaño, número y localización:
✔ Tratamientos tópicos (casos seleccionados)
Medicamentos indicados por médico.
✔ Crioterapia
Congelación controlada de la lesión.
✔ Electrocirugía o electrofulguración
Eliminación precisa bajo anestesia local.
✔ Láser médico
Tratamiento mínimamente invasivo en casos indicados.
Todos los procedimientos son ambulatorios.
🔄 ¿Pueden volver a aparecer?
Sí. El tratamiento elimina la lesión visible, pero el virus puede permanecer en la piel. Por eso es importante el seguimiento médico.
El sistema inmunológico juega un rol clave en el control del virus.
💛 Prevención
- Uso de preservativo (reduce riesgo, aunque no lo elimina completamente).
- Vacunación contra VPH.
- Controles ginecológicos o urológicos regulares.
- Evaluación de la pareja cuando corresponde.
ENTREVISTAS DE TELEVISIÓN
ENVÍANOS TUS PREGUNTAS
DESCUBRE MÁS SOBRE LA AFECCIÓN
PROCEDIMIENTOS DE URGENCIA: INMEDIATOS Y CONFIDENCIALES
CÓDIGOS Y PRESTACIONES ASOCIADAS
Códigos de Exámenes y Procedimientos Ambulatorios Asociados a su Búsqueda:
- 1602223 o 1602224: Extirpación de lesión benigna.
- 1601002: Extirpación de lesión maligna.
- 0306123: Test de HPV (si hay lesiones por VPH)
- 801006: Colposcopía con o sin biopsia
- 0306123: Tipificación de VPH por PCR.
- 1604002: Crioterapia 6.01.116 para hasta 5 lesiones por sesión y 16.01.117 para 6 a 10 lesiones por sesión.
- 0801008: Examen histopatológico.
Atención integral en Clínica Merced
Diagnóstico y tratamiento en un mismo lugar
✔ Procedimientos ambulatorios en pabellón certificado
✔ Tecnología avanzada (láser médico)
✔ Atención confidencial y profesional
✔ Pacientes de todo Chile
✔ Costos conocidos y atención inmediata
Nuestro enfoque es clínico, seguro y basado en protocolos médicos actualizados.